ANESTESIOLOGÍA
La ventilación con mascarilla durante la cirugía no aumenta el riesgo de propagación de la COVID-19
Anesthesiology News · 11 noviembre 2021
Una nueva investigación publicada en Anaesthesia concluye que el uso de la ventilación con mascarilla facial durante la cirugía rutinaria no debe clasificarse como un procedimiento generador de aerosoles y no aumenta el riesgo de transmisión de COVID-19 en comparación con la respiración y la tos normal de los pacientes.
Por lo tanto, consideran que este procedimiento no es de alto riesgo y puede realizarse con confianza tanto para la cirugía rutinaria como para el manejo de la vía aérea de emergencia. Su uso no debería demorar las operaciones ni requerir el uso de equipos de protección personal adicionales para los médicos.
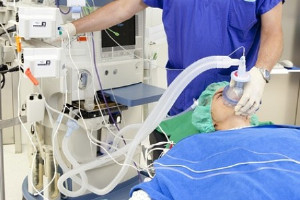
La ventilación con mascarilla facial es una intervención esencial utilizada por los anestesistas como parte del soporte vital de la mayoría de los pacientes sometidos a cirugía. Su designación como "procedimiento generador de aerosoles" (PGA) por parte de la Organización Mundial de la Salud (OMS) ha tenido un gran impacto en la eficiencia y los procesos de los quirófanos. Sin embargo, no existen pruebas directas que indiquen si la ventilación con mascarilla facial es un procedimiento de alto riesgo para la generación de aerosoles. Hasta la fecha, ningún estudio ha medido el aerosol generado durante la ventilación con mascarilla y las pruebas para su clasificación como PGA se basan en gran medida en un estudio de infecciones en anestesistas que se remonta a la anterior epidemia de SARS-1 en 2003.
Como resultado de esta designación como AGP, las directrices actuales dictan que los anestesistas que realizan la ventilación con mascarilla en un paciente con riesgo de presentar COVID-19 tendrían que llevar una máscara respiratoria, protección ocular y equipo de protección personal adicional. Esto también se aplicaría al personal de quirófano cercano. Además, había que añadir tiempo extra (hasta media hora por caso) a cada operación para permitir suficientes cambios de aire en el quirófano para eliminar cualquier aerosol presuntamente infeccioso. Esto reduce en gran medida el número de casos que pueden realizarse cada día, especialmente en el caso de la cirugía urgente o de emergencia, y contribuye al retraso en el sistema sanitario.
En este nuevo estudio, los autores llevaron a cabo la monitorización de aerosoles en pacientes anestesiados durante la ventilación con mascarilla estándar y la ventilación con mascarilla con una fuga de aire generada intencionadamente, para imitar el peor escenario en el que el aerosol podría extenderse en el aire. Las grabaciones se realizaron en quirófanos ultralimpios y se compararon con el aerosol generado por la respiración normal y la tos de cada paciente.
El aerosol respiratorio de la respiración normal se detectó de forma fiable por encima de las concentraciones de partículas de fondo, muy bajas, con una concentración media de aerosol de 191 partículas por litro. La concentración media de aerosoles detectada durante la ventilación con mascarilla sin fuga (3 partículas por litro) fue 64 veces menor que la de la respiración. Cuando se introdujo una fuga intencionada, el recuento de aerosoles fue 17 veces inferior al de la respiración (11 partículas por litro).
Al observar las concentraciones máximas de partículas, el equipo descubrió que la tos de un paciente producía un pico de 1.260 partículas por litro, en comparación con el pico de 60 por litro (20 veces menos) de la ventilación con mascarilla normal y de 120 por litro con la introducción de una fuga intencionada (10 veces menos).
Andrew Shrimpton, autor principal del estudio, comenta que "este estudio demuestra que la ventilación con mascarilla, incluso cuando se realiza con una fuga intencionada, no genera niveles elevados de bioaerosol".
"La baja concentración de aerosol detectada durante la ventilación con mascarilla –añaden los autores-, incluso con una fuga intencionada, también es tranquilizadora, dado que representa el peor escenario posible. Tanto la respiración normal como la tos voluntaria generan cantidades de aerosol mucho mayores que la ventilación con mascarilla... Sobre esta base, creemos que la ventilación con mascarilla no debería considerarse un procedimiento generador de aerosoles. La evidencia acumulada demuestra que muchos procedimientos actualmente definidos como generadores de aerosoles no son intrínsecamente de alto riesgo para generar aerosoles, y que los eventos respiratorios naturales del paciente a menudo generan cantidades mucho mayores".
En conclusión, señalan que "las pruebas emergentes de los estudios clínicos cuantitativos sobre aerosoles aún no se han incorporado a las orientaciones clínicas para los procedimientos que generan aerosoles y creemos que esto necesita una reevaluación urgente. La desclasificación de algunos de estos procedimientos relacionados con la anestesia como generadores de aerosoles parecería apropiada debido a su falta de generación de aerosoles. Nuestros hallazgos también plantean la cuestión más amplia de si el término "procedimiento generador de aerosoles" sigue siendo un concepto útil para la práctica del manejo anestésico de las vías respiratorias en la prevención del SARS-CoV-2 u otros patógenos transmitidos por el aire".
Referencia: Anaesthesia. 2021;10.1111/anae.15599. doi:10.1111/anae.15599
 Medicina y humanidades
Medicina y humanidades