HEMATOLOGÍA
Una terapia génica para la talasemia acaba con la necesidad de transfusiones en niños pequeños
The New England Journal of Medicine · 25 febrero 2022
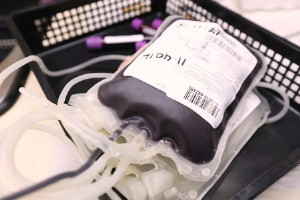
Más del 90 por ciento de los pacientes con talasemia dependiente de transfusiones dejaron de necesitar transfusiones de sangre mensuales años después de recibir un procedimiento de terapia génica, según un ensayo clínico internacional de fase 3 que por primera vez incluyó a niños menores de 12 años. En concreto, se evaluó a 22 pacientes con edades comprendidas entre los 4 y los 34 años Los resultados se publican en The New England Journal of Medicine.
"Es impresionante que tantos pacientes del estudio, incluidos los más jóvenes, adquirieran una independencia transfusional duradera -comenta la coautora del estudio, Jennifer Schneiderman, del Centro de Cáncer y Trastornos de la Sangre del Hospital Lurie Children's de Chicago y profesora asociada de Pediatría de la Facultad de Medicina Feinberg de la Universidad Northwestern (Estados Unidos)-. En el Lurie Children's hemos participado en estos ensayos de terapia génica desde las primeras etapas y hemos estado inscribiendo pacientes durante casi una década. El estudio actual representa el siguiente paso para trasladar esta intervención a la práctica clínica, lo que aumentará el acceso a una posible cura para los pacientes con talasemia dependiente de transfusiones".
Los enfermos de talasemia no producen suficiente hemoglobina funcional en sus glóbulos rojos, lo que impide que el oxígeno llegue a todas las partes del organismo. Los que padecen el tipo más grave de la enfermedad necesitan transfusiones de glóbulos rojos cada mes para sobrevivir. Sin embargo, las transfusiones frecuentes pueden causar complicaciones graves debido a la sobrecarga de hierro y a las infecciones, especialmente si se ha extirpado el bazo.
El trasplante de células madre hematopoyéticas de alguien que produce hemoglobina sana puede ser un tratamiento potencialmente curativo, pero requiere un donante compatible, que puede ser difícil de encontrar. También supone un riesgo de enfermedad de injerto contra huésped.
Este estudio de terapia génica utiliza las propias células madre del paciente, tratadas en el laboratorio con un virus modificado para añadir copias funcionales del gen defectuoso en la talasemia. Antes de poder infundir las nuevas células, los pacientes deben recibir quimioterapia, lo que suele implicar una estancia en el hospital de al menos 4 o 5 semanas para vigilar de cerca la fiebre, las infecciones y otras posibles complicaciones. Los pacientes suelen estar libres de transfusiones aproximadamente un mes después del trasplante autólogo de células madre. Los pacientes de los que se informa en este artículo habían sido controlados durante un período de entre 13 meses y 4 años después de recibir el tratamiento.
Los acontecimientos adversos relacionados con la terapia fueron los típicos del trasplante autólogo de células madre hematopoyéticas y la quimioterapia requerida, tales como niveles bajos de plaquetas, hemoglobina baja, recuento bajo de glóbulos blancos, úlceras bucales, fiebre y enfermedad venooclusiva hepática. Cuatro pacientes tuvieron al menos un acontecimiento adverso que los investigadores consideraron relacionado o posiblemente relacionado con la terapia génica. Los acontecimientos no fueron graves, excepto la trombocitopenia registrada en un paciente. No se observó ningún caso de cáncer secundario debido a la quimioterapia o a la terapia génica. Al igual que en los ensayos de fase anterior de esta terapia génica, el pequeño número de pacientes que no consiguió estar libre de transfusiones necesitó transfusiones con menos frecuencia.
Basándose en los resultados positivos de este ensayo de fase 3, Bluebird Bio, Inc. patrocinador del ensayo, ha solicitado la revisión de la FDA, que se espera que se complete en el verano de 2022.
Referencia: N Engl J Med. 2022;386(5):415-427. doi:10.1056/NEJMoa2113206
 Medicina y humanidades
Medicina y humanidades